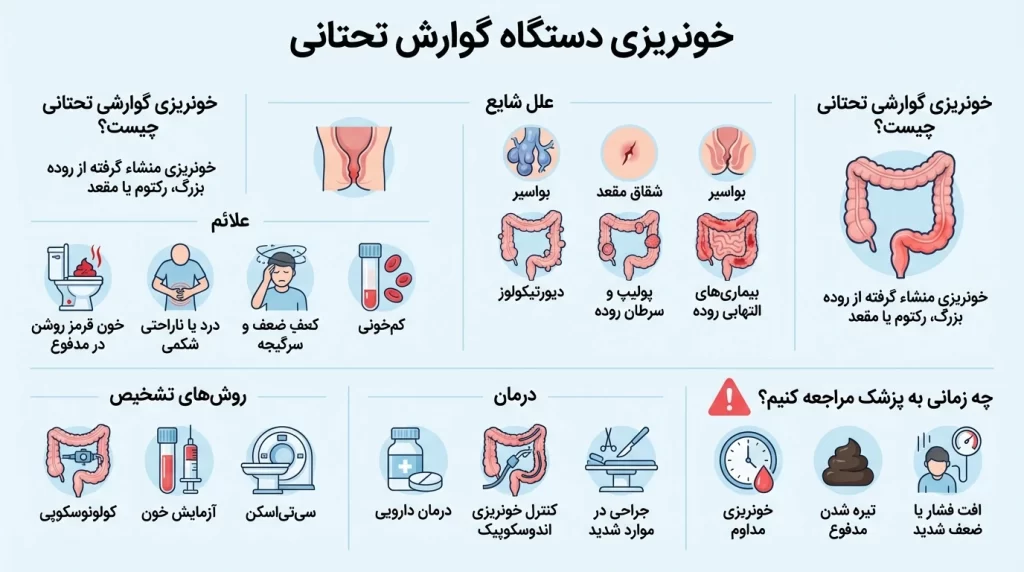
خونریزی گوارشی تحتانی یک سندرم بالینی مهم است که شیوع آن در میان افراد مسن به دلیل افزایش موارد دیورتیکولوز و مصرف داروهای ضد انعقاد، رو به افزایش است. تمایز میان خونریزی آشکار و مخفی، اولین گام درمانی محسوب میشود؛ خونریزی مخفی تنها با کم خونی فقر آهن مزمن تظاهر مییابد، در حالی که خونریزی آشکار، بسته به سرعت، میتواند از دفع چند قطره خون روشن تا هماتوشزی شدید متغیر باشد. این عارضه یک طیف وسیع از علل را در بر میگیرد که ماهیت خوش خیم (مانند فیشر) تا بدخیم (مانند آدنوکارسینوم) را شامل میشوند. بنابراین، هر مورد از خونریزی دستگاه گوارش تحتانی، به ویژه در افراد بالای پنجاه سال، یک هشدار جدی تلقی شده و ارزیابی دقیق اندوسکوپیک را طلب میکند.
آنچه در این محتوا می خوانید
منبع دقیق خونریزی تحتانی
تعریف مرز دقیق میان دستگاه گوارش فوقانی و تحتانی، محور اصلی رویکرد تشخیصی است. این مرز آناتومیک توسط رباط تریتز، که محل اتصال دوازدهه به ژژونوم است، تعیین میشود. هر گونه خونریزی که منشأ آن در روده کوچک، روده بزرگ یا رکتوم باشد، به عنوان خونریزی تحتانی دستهبندی میگردد. با این حال، باید توجه داشت که در موارد نادری از خونریزیهای بسیار سریع فوقانی، ممکن است بیمار به دلیل سرعت عبور خون، به جای ملنا (مدفوع سیاه قیر مانند)، هماتوشزی داشته باشد که میتواند پزشک گوارش را دچار اشتباه کند. لذا، رباط تریتز صرفاً یک راهنمای کلاسیک است و تصمیم گیریهای بالینی نهایی، همیشه بر اساس علائم حیاتی و نتایج اندوسکوپی اولیه انجام میشود.
Lower gastrointestinal bleeding is defined as bleeding that originates distal to the ligament of Treitz.
Most cases arise from the colon and present with hematochezia.
خونریزی دستگاه گوارش تحتانی به خونریزیای گفته میشود که منشأ آن پایینتر از رباط تریتز باشد.
بیشتر موارد این خونریزی از روده بزرگ سرچشمه میگیرند و با دفع خون روشن (هماتوشزی) بروز میکنند.
منبع: uptodate
علل اصلی خونریزی
بیش از نود درصد موارد خونریزی دستگاه گوارش تحتانی از ناحیه کولون و رکتوم نشأت میگیرد. شناخت علل اصلی در این ناحیه، برای اجرای استراتژیهای تشخیصی نظیر کولونوسکوپی ضروری است. این علل شامل اختلالات عروقی، التهابات حاد و مزمن و همچنین ضایعات نئوپلاستیک میشوند. دیورتیکولوز و آنژیودیسپلازی دو علت شایع غیر التهابی هستند که مسئول بخش قابل توجهی از خونریزیهای شدید به شمار میآیند. در مقابل، بیماریهای التهابی روده (IBD) و ضایعات ایسکمیک، معمولاً در زمینه یک بیماری زمینهای مزمن بروز میکنند. شناسایی بهموقع این علل نه تنها خونریزی را متوقف میسازد، بلکه در درمانهای پیشگیرانه بلند مدت نیز نقش محوری ایفا میکند.
دیورتیکولوز و ناهنجاریهای عروقی (آنژیودیسپلازی)
دیورتیکولوز شایعترین علت خونریزی شدید دستگاه گوارش تحتانی محسوب میشود، به ویژه در جمعیت بالای شصت سال. این وضعیت ناشی از بیرون زدگیهای کیسه مانند در دیواره کولون است که پارگی رگهای خونی کوچک در گردن این کیسهها منجر به خونریزی میشود. خونریزی ناشی از دیورتیکولوز معمولاً بدون درد، ناگهانی و حجیم است. در مقابل، آنژیودیسپلازی (یا ناهنجاریهای عروقی) شامل رگهای خونی گشاد شده و شکننده در زیر مخاط روده است. این ضایعات که اغلب در کولون راست مشاهده میشوند، تمایل به خونریزی مزمن و خفیف دارند که به مرور زمان باعث کم خونی فقر آهن میشود. تشخیص و درمان هر دو ضایعه معمولاً از طریق کولونوسکوپی انجام میپذیرد.
ضایعات مرتبط با سرطان و پولیپهای کولون
ضایعات نئوپلاستیک، اعم از خوش خیم (پولیپهای آدنوماتوز) و بدخیم (سرطان کولون)، بخش مهمی از علل خونریزی تحتانی را تشکیل میدهند. پولیپها ساختارهای پیش سرطانی هستند که خونریزی آنها معمولاً آهسته، مزمن و مخفی است و اغلب تنها با تست خون مخفی در مدفوع (FOBT) و کم خونی مشخص میشوند. سرطانهای کولون پیشرفتهتر میتوانند خونریزی آشکار و شدیدتری ایجاد کنند. اهمیت تشخیص این ضایعات در این است که کشف پولیپها و برداشتن اندوسکوپیک آنها، پتانسیل پیشگیری از بدخیمی را فراهم میسازد. بنابراین، غربالگری منظم با کولونوسکوپی در سنین مشخص، نه تنها برای تشخیص، بلکه برای درمان پیشگیرانه این ضایعات حیاتی است.
هموروئید و شقاق؛ شایعترین علل خفیف
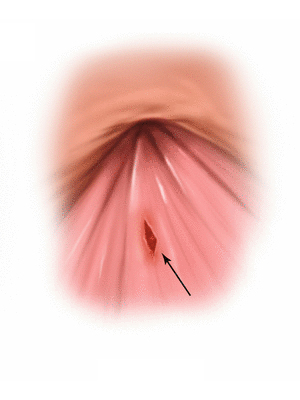
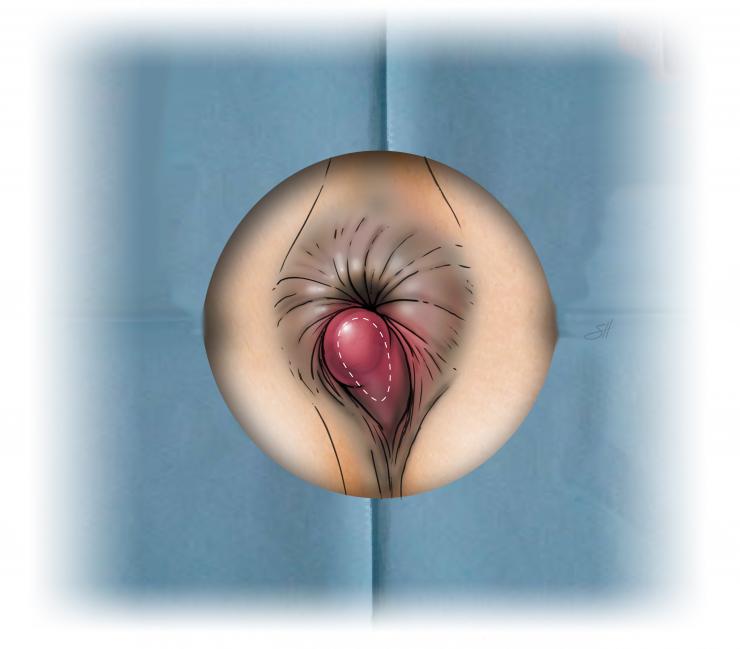
از نظر بالینی، شایعترین علل خونریزی دستگاه گوارش تحتانی، مربوط به ضایعات ناحیه پری آنال (اطراف مقعد) است. هموروئید (بواسیر) ناشی از تورم و واریسی شدن رگهای ناحیه مقعدی است که دفع خون قرمز روشن و معمولاً بدون درد، روی مدفوع یا دستمال کاغذی، علامت مشخصه آن است. شقاق مقعدی (فیشر)، پارگیهای کوچک در مخاط مقعد است که با درد شدید و سوزش همراه با خونریزی کم همراه است. اگرچه این علل معمولاً خوش خیم هستند، اما به دلیل فراوانی، بیشترین موارد مراجعات را تشکیل میدهند. تشخیص این موارد معمولاً با معاینه بالینی ساده انجام میشود، اما نباید از ارزیابیهای دقیقتر برای رد علل جدیتر چشم پوشی کرد.
کولیت ایسکمیک و بیماریهای التهابی (IBD)
کولیت ایسکمیک به التهاب و خونریزی دیواره کولون بر اثر کاهش جریان خون اطلاق میشود. این وضعیت بیشتر در افراد مسن با سابقه بیماریهای قلبی عروقی یا افت فشار خون ناگهانی مشاهده میشود و با شروع ناگهانی درد شکمی و به دنبال آن دفع خون مشخص میگردد. در مقابل، بیماریهای التهابی روده (IBD) که شامل کولیت اولسراتیو و بیماری کرون هستند، التهاب مزمن و خونریزی دهنده مخاط روده را ایجاد میکنند. خونریزی در IBD معمولاً همراه با اسهال، درد شکمی مزمن و علائم سیستمیک است. مدیریت این شرایط علاوه بر توقف خونریزی، شامل کنترل التهاب زمینهای با داروهای تخصصی مانند استروئیدها (البته نه برای انعقاد خونریزی) و داروهای ایمنی زا است.
علائم و نشانههای حیاتی
تشخیص زودهنگام علائم حیاتی برای مدیریت موفقیت آمیز خونریزی تحتانی بسیار اهمیت دارد. علامت اصلی، هماتوشزی (دفع خون روشن) است، اما شدت و همراهی آن با سایر علائم، تعیین کننده میزان اورژانسی بودن شرایط است. خونریزیهای حجیم و سریع میتواند منجر به هیپوتانسیون ارتواستاتیک، تاکی کاردی (افزایش ضربان قلب) و در نهایت شوک هیپوولمیک شود که یک وضعیت تهدید کننده حیات است. در خونریزیهای مزمن، بیمار اغلب با علائم کم خونی طولانی مدت مانند خستگی، ضعف، تنگی نفس و رنگ پریدگی مراجعه میکند. پایش مداوم علائم حیاتی و سطح هموگلوبین در این بیماران، برای ارزیابی نیاز به تزریق خون و شروع سریع اقدامات درمانی ضروری است.
مراحل تشخیص تخصصی
شناسایی دقیق محل خونریزی، سنگ بنای درمان موفقیت آمیز خونریزی تحتانی است. این فرآیند از ارزیابیهای بالینی آغاز شده و به سمت روشهای تصویربرداری و اندوسکوپیک پیش میرود. در ابتدا، با کولونوسکوپی، کل روده بزرگ مورد بازبینی قرار میگیرد، زیرا این روش توانایی شناسایی و درمان همزمان ضایعات را دارد. اگر کولونوسکوپی ناموفق باشد یا خونریزی بسیار فعال و حجیم باشد، ممکن است نیاز به آنژیوگرافی (برای تزریق مواد مسدود کننده) یا سینتی گرافی (برای ردیابی خونریزیهای کندتر) باشد. در موارد نادر، آندوسکوپی کپسولی یا انتروسکوپی برای بررسی بخشهای دور از دسترس روده کوچک به کار گرفته میشود.
| روش تشخیصی | کاربرد | زمان استفاده |
|---|---|---|
| کولونوسکوپی | تشخیص و درمان همزمان منبع خونریزی | انتخاب اول در بیمار پایدار |
| آندوسکوپی فوقانی | منبع خونریزی فوقانی | خونریزی شدید یا مشکوک |
| آنژیوگرافی | تعیین دقیق و بستن رگ خونریزی دهنده | خونریزی فعال و شدید |
| سینتی گرافی | تشخیص خونریزی کند یا متناوب | وقتی کولونوسکوپی ناکافی است |
| کپسول اندوسکوپی | بررسی روده کوچک | شک به منبع روده کوچک |
| FOBT | کشف خونریزی مخفی | خونریزی مزمن / غربالگری |
روشهای درمان قطعی خونریزی تحتانی
مدیریت درمان خونریزی دستگاه گوارش تحتانی، یک رویکرد چند رشتهای است که شامل احیای اولیه، توقف اندوسکوپیک و در نهایت، مداخله جراحی است. هدف اصلی در وهله اول، پایدارسازی وضعیت همودینامیک بیمار از طریق تزریق مایعات و خون است. پس از تثبیت، درمان متمرکز بر توقف خونریزی در محل منبع آن میشود. درمانهای اندوسکوپیک مانند استفاده از کلیپس و کوآگولاسیون، در اکثریت موارد موفق هستند. در صورتی که خونریزی به این روشها پاسخ ندهد، رادیولوژی مداخلهای با آمبولیزاسیون عروقی و یا در نهایت، جراحی برای برداشتن بخش آسیب دیده روده (کولکتومی) ضروری خواهد بود.
درمانهای اندوسکوپیک (فوتوکواگولاسیون و کلیپسگذاری)
درمانهای اندوسکوپیک جزء اصلی مدیریت خونریزیهای تحتانی هستند و به طور معمول در حین کولونوسکوپی انجام میشوند. روش فوتوکواگولاسیون (استفاده از حرارت، لیزر یا پلاسما) برای سوزاندن و بستن عروق خونی کوچک، به ویژه در موارد آنژیودیسپلازی یا خونریزیهای دیورتیکولی، بسیار مؤثر است. روش کلیپسگذاری نیز شامل قرار دادن گیرههای فلزی کوچک بر روی رگهای خونریزی دهنده یا ضایعات پولیپی است. این اقدامات کم تهاجم، نرخ موفقیت بالایی در توقف فوری خونریزی دارند و به طور قابل توجهی از نیاز به مداخلات جراحی بزرگ جلوگیری میکنند. انتخاب روش اندوسکوپیک مناسب به نوع ضایعه و شرایط آناتومیک بیمار بستگی دارد.
آمبولیزاسیون از طریق رادیولوژی مداخلهای
زمانی که خونریزی تحتانی شدید و فعال باشد و کولونوسکوپی به دلیل دید ضعیف یا عدم موفقیت درمانی اولیه، با شکست مواجه شود، رادیولوژی مداخلهای نقش حیاتی پیدا میکند. در روش آمبولیزاسیون عروقی، پزشک با استفاده از فلوروسکوپی، یک کاتتر را به شریان خونریزی دهنده هدایت کرده و سپس مواد آمبولیزهکننده (مانند چسبهای مخصوص یا کویلهای فلزی) را تزریق میکند تا جریان خون به آن رگ مسدود شود. این روش، یک جایگزین مؤثر و کم تهاجم برای جراحی است، به ویژه در بیمارانی که ریسک جراحی بالایی دارند و یا منبع خونریزی به وضوح در آنژیوگرافی مشخص شده است.
جراحی و کولکتومی در موارد مقاوم و اورژانسی
جراحی (کولکتومی) معمولاً به عنوان آخرین راهکار درمانی برای خونریزی دستگاه گوارش تحتانی شدید و مقاوم به درمانهای اندوسکوپیک یا رادیولوژی مداخلهای در نظر گرفته میشود. این مداخله زمانی ضروری است که خونریزی سریع و تهدید کننده حیات باشد و نتوان منبع دقیق آن را شناسایی و کنترل کرد، یا زمانی که خونریزی مکرراً عود کند. بسته به شرایط و محل خونریزی، جراح ممکن است تنها بخشی از کولون (کولکتومی سگمنتال) یا در شرایط فوریتهای شدید، کل کولون (کولکتومی توتال) را خارج کند. تصمیم گیری برای جراحی نیازمند ارزیابی دقیق ریسکها و مزایای آن، به ویژه در بیماران مسن با بیماریهای همراه است.
سوالات متداول درباره خونریزی دستگاه گوارش تحتانی
آیا ممکن است خونریزی دستگاه گوارش تحتانی خود به خود متوقف شود؟
در برخی موارد مانند دیورتیکولوز یا هموروئید خفیف، خونریزی ممکن است موقتاً متوقف شود، اما قطع خود به خود آن به معنای بیخطر بودن علت زمینهای نیست و بررسی پزشکی همچنان ضروری است.
آیا همه افراد مبتلا به خونریزی گوارش تحتانی نیاز به کولونوسکوپی دارند؟
خیر. تصمیم برای کولونوسکوپی به سن بیمار، شدت خونریزی، دفعات تکرار، سابقه خانوادگی و یافتههای معاینه بستگی دارد. در برخی موارد خفیف، بررسیهای سادهتر در اولویت قرار میگیرند.
آیا مصرف خودسرانه مکملها یا داروهای گیاهی میتواند خطرناک باشد؟
بله. برخی مکملها (مانند جینکو، سیر، جینسنگ) خاصیت رقیق کنندگی خون دارند و ممکن است خونریزی را تشدید کنند. مصرف هر نوع مکمل باید به پزشک اطلاع داده شود، به ویژه در افراد با سابقه خونریزی گوارشی.
آیا ممکن است خونریزی دستگاه گوارش تحتانی خود به خود متوقف شود؟
در برخی موارد مانند دیورتیکولوز یا هموروئید خفیف، خونریزی ممکن است موقتاً متوقف شود، اما قطع خود به خود آن به معنای بیخطر بودن علت زمینهای نیست و بررسی پزشکی همچنان ضروری است.
منابع:
gi.org

